LA PHLÉBITE
Docteur PRÜFER Michaël
Le Dr PRÜFER ne fait jamais de dépassements d'honoraires
La Phlébite : Nom scientifique =
La Thrombose Veineuse Profonde (T.V.P.)
L’appellation médicale exacte de la Phlébite est :
La Thrombose Veineuse Profonde (TVP).
C'est la formation d'un caillot de sang (thrombus)
dans le système veineux :
Dans une veine ou dans plusieurs veines.
Ce thrombus (caillot de sang) peut être :
Court : 3 à 4 cm et de petit diamètre : 2 à 3 mm,
il est sans danger.
Ou bien, il peut être :
Long : 80 à 90 cm et de gros diamètre : 10 à 15 mm,
il est très dangereux.
AFFECTION FREQUENTE
300 000 cas par an de Phlébites (TVP), sont diagnostiquées en France.
Attention si vous avez des Varices.
AFFECTION GRAVE
La phlébite (TVP) tue 20 000 personnes par an en France.
Cela à cause de sa complication grave :
L'embolie Pulmonaire.
Une phlébite doit être diagnostiquer et traiter très rapidement,
avant que le caillot ne risque de monter vers le poumon,
et de boucher les artères pulmonaires.
LES SIGNES DE LA PHLEBITE (TVP)
Ils sont très variables
- Parfois presque inexistants au début.
- Apparition de veines dilatées.
- Une sensation de tension du mollet.
- Une sensation d'empâtement du mollet.
- Une rougeur sur un trajet veineux.
- Une brûlure sur un trajet veineux.
- Une crampe au mollet
- Une douleur du mollet.
- Une jambe enflée même sans douleur.
- Une jambe enflée douloureuse.
- Une tachycardie.
- Un essoufflement.
- Une douleur thoracique.
En résumé :
Toute douleur ou gonflement d'une jambe doit vous faire consulter.
Cela d'autant plus, si vous présentez des risques veineux comme des varices.
Consulter votre Médecin, Il pourra décider de faire un écho-Doppler
Consulter alors en Urgence un Médecin Vasculaire - Angiologue

Photo :
Centre Médical Vasculaire des Alpes (tél : 04 79 25 16 00)
LE DIAGNOSTIC DE LA PHLEBITE (TVP)
se fait par un examen simple :
L'ÉCHO-DOPPLER
Le médecin spécialistes des maladies veineuses est :
Le médecin vasculaire (angiologue).
L'angiologue fera immédiatement le diagnostic par écho-Doppler,
et réalisera immédiatement le traitement si besoin (ex : injection).

Photo :
Centre Médical Vasculaire des Alpes (tél : 04 79 25 16 00)
L'ECHO-DOPPLER EST INDISPENSABLE
Les signes de la phlébite (TVP) sont très variables
Le thrombus (caillot de sang) est dessiné en noir
la circulation normale en bleu

Phlébite (TVP) avec tout petit thrombus (caillot de sang) en noir d'une seule petite veine du mollet :
Pas d'œdème, pas ou peu de douleur.
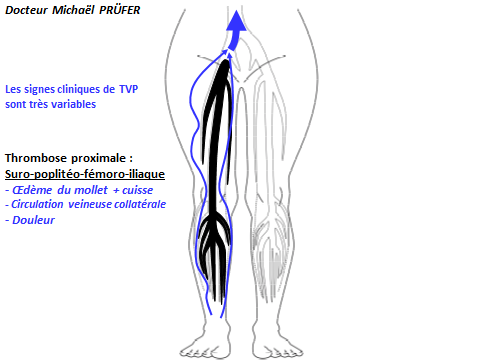
Phlébite (TVP) avec gros thrombus (caillot de sang) en noir de plusieurs veines du mollet et de la cuisse :
Important œdème, importante douleur.
Les signes de la phlébite (TVP)
peuvent être identiques mais le danger différent.
Le thrombus (caillot de sang) est dessiné en noir
la circulation normale en bleu
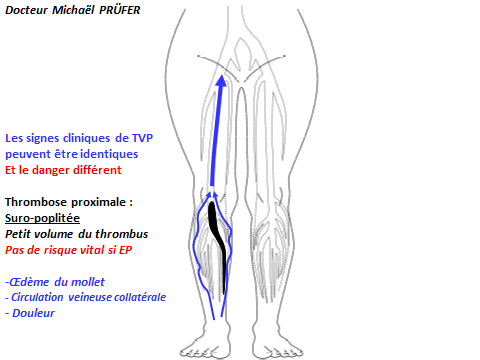
Phlébite avec petit thrombus (caillot de sang) en noir
d'une veine du mollet, remontant derrière le genou :
Œdème et douleur, mais "pas de danger".

Phlébite avec gros thrombus (caillot de sang) en noir
de plusieurs veines du mollet et de la cuisse :
Œdème et douleur, et "danger".
LE DANGER DE LA PHLEBITE (TVP)
Petit thrombus (caillot de sang) dans une veine de jambe
= Risque de petite embolie pulmonaire
= Pas de danger.
Gros Thrombus (caillot de sang) dans les veines des jambes
= Risque de grosse embolie pulmonaire
= Risque vital.
Le danger dépend du volume du thrombus (caillot de sang)
des veines des jambes, susceptible de monter
dans les artères pulmonaires et de les boucher.
Donc le danger dépend de 2 mesures :
- 1 - Le danger dépend du diamètre du thrombus.
Donc du diamètre des veines du patient.
(Les veines sont les ronds bleus)
(Les caillots sont les ronds noirs)

Les veines des mollets en coupe transversale :
Ce sont les ronds bleus.
Les diamètres des veines varient d'un patient à l'autre.
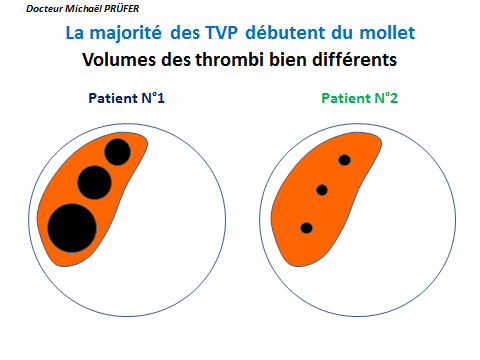
Les caillots dans les veines sont les ronds noirs.
Les patients qui ont des grosses veines des jambes ou des varices, peuvent avoir de gros caillots dangereux.
- 2 - Le danger dépend aussi de la longueur du thrombus.
Le thrombus = caillot (ci-dessous) sont en noir

Un thrombus (caillot) progresse du mollet vers le cœur.
Les patients qui attendent trop avant de consulter peuvent avoir un thrombus (caillot) long et dangereux.
Pour réduire le risque de thrombose (Phlébite)
ou de gros thrombus (caillot).
Il faut diminuer le volume des veines des mollets il faut presser les mollets avec une compression élastique :
Bas de compression ou contention ou bas à varices.
Cela, dans les situations à risque de thromboses (phlébites).
- Immobilisation, Traumatisme, Chirurgie.
- Varices ... (voir plus loin Les causes des phlébites)
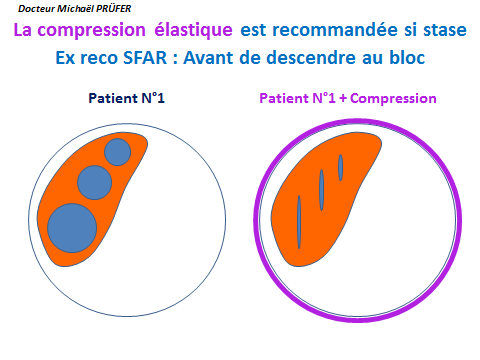
La compression élastique en comprimant le mollet, comprime les veines, les aplatit et réduit donc leurs volumes.
voir schéma dessus (coupe transversale) :
- A gauche grosses veines en bleues.
- A droite veines aplaties (en bleu) par la compression élastique (en mauve).
La formation d'un gros thrombus (caillot de sang) n'est pas possible avec la compression élastique.
L'EMBOLIE PULMONAIRE
Le thrombus (caillot de sang) des veines des jambes, peut monter (migration) vers les artères pulmonaires du poumon :
C'est ça l'embolie pulmonaire.
La continuité normale (ci-dessous) en bleu :
Des veines des membres inférieurs,
aux artères pulmonaires,
en passant par le cœur.
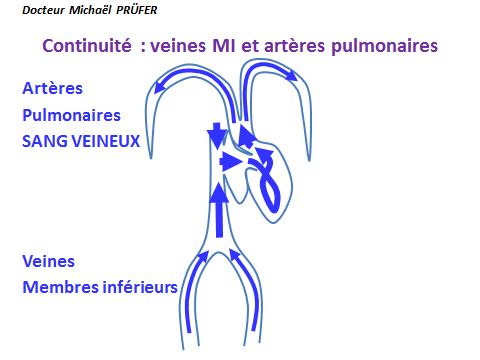
Le poumon est un organe dont la fonction est :
D'oxygéné le sang veineux de l'organisme.
Le sang veineux des veines des membres inférieurs monte jusqu'à l'abdomen,
puis par la veine cave, ce sang veineux, monte jusqu'au cœur droit.
Il traverse le cœur droit avec sont système de valves.
Puis, ce sang veineux monte dans le poumon par les artères pulmonaires.
Ce sang des artères pulmonaires est un sang "veineux" avec peu d'oxygène.
L'organe poumon oxygène ce sang.
Le sang oxygéné repart du poumon par les veines pulmonaires vers le cœur gauche.
C'est la circulation fonctionnelle pulmonaire.
Le poumon est un organe qui est nourri par :
Le sang oxygéné des artères bronchiques (qui sont des branches de l'aorte).
Le sang qui a servi à nourrir le poumon, repart désaturé ("veineux") du poumon par les veines bronchiques (qui vont à la veine azygos et au cœur droit).
(Une partie repart aussi par les veines pulmonaires et induit un effet shunt).
C'est la circulation nourricière pulmonaire.
LES SIGNES DE L'EMBOLIE PULMONAIRE
Ils sont très variables

Un petit volume de thrombus (caillot de sang) en noir sur le schéma
a migré des veines des jambes, vers les artères pulmonaires.
Il ne bouche qu'un tout petit volume d'artère pulmonaire.
Il est sans conséquence sur l'oxygénation du sang par le poumon.
Le traitement se fait à domicile.
Il n'y a pas de douleur et il n'y a pas de danger.

Même cas que le précédent.
Mais du fait des petites communications entre :
Artères pulmonaires (circulation fonctionnelle pulmonaire),
et artères bronchiques (circulation nourricière du poumon),
et du fait de la différence de pression due à l'embolie,
il s'est produit une lésion d'une petite artère bronchique
et un petit infarctus pulmonaire.
Ce petit infarctus pulmonaire est douloureux,
ou peut provoquer un hoquet.
Il n'y a pas de conséquence sur l'oxygénation du sang par le poumon.
Le score de sPESI < 1 (score de sPESI voir schéma suivant)
Le traitement peut se faire à domicile.
Il y a une douleur mais il n'y a pas de danger.
Un volume de thrombus modéré (en noir sur le schémas)
a migré des veines des jambes, vers les artères pulmonaires.
Il bouche un volume modéré d'artère pulmonaire.
Il y a un peu moins d'oxygénation du sang par le poumon.
Le patient est un peu essoufflé, avec un pouls un peu rapide, mais une tension normale.
Si le score de sPESI < 1 (score de sPESI voir schéma suivant)
Le patient peut être traité à domicile.

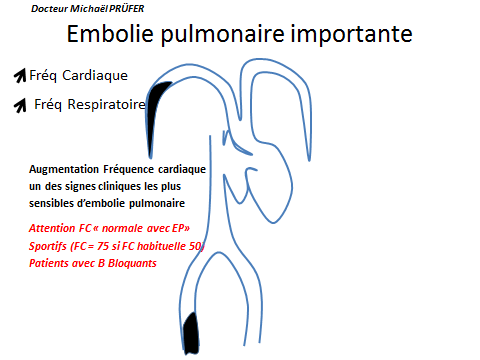
Un gros volume de thrombus (en noir sur le schémas)
a migré des veines des jambes, vers les artères pulmonaires.
Il bouche un gros volume d'artère pulmonaire.
Il y a beaucoup moins d'oxygénation du sang par le poumon.
Le patient est très essoufflé, avec un pouls rapide, et une faible tension.
Si le Score de sPESI > ou = 1
Hospitalisation
Danger, risque vital.

Des pathologies comme la Covid 19 ou le Cancer sont très thrombogènes, elles peuvent déclencher la formation de thrombi (caillots de sang). Il n'y a pas d'adhésion ni d'inflammation pariétale (pas ou peu de douleur, pas ou peu d'œdème).
Dès leurs formations ces thrombi peuvent migrer dans les artères pulmonaires, ou même s'y former directement.
Alors, progressivement les artères pulmonaires se bouchent.
L'adaptation progressive cardio respiratoire et une hypoxie silencieuse peuvent retarder le diagnostic, parfois jusqu'au choc cardio-respiratoire.
Si le Score de sPESI > ou = 1
Hospitalisation
Danger, risque vital.
Fracture du thrombus décrite par le Dr Michaël PRÜFER
Un aspect de
"fracture du pôle supérieur du thrombus"
évoque très fortement une embolie pulmonaire
1er cas décrit par le Dr Michaël PRÜFER en 2008

Aspect bien arrondi du pôle supérieur (flèche) du thrombus :
C'est l'aspect normal d'un thrombus en formation.
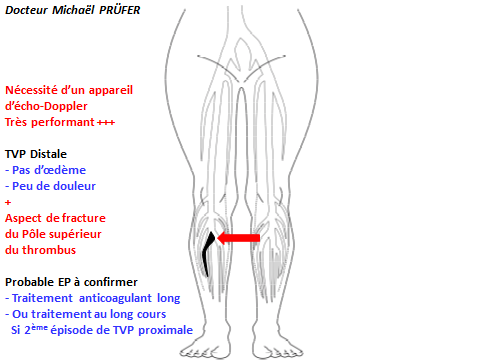
Aspect fracturé (coupé net) du pôle supérieur (flèche) du thrombus :
Il est probable que le thrombus était plus long, qu'il se soit fracturé, et que la partie supérieure ait migré dans les artères pulmonaires.
La confirmation par angioscanner est nécessaire :
La TVP distale devient Proximale.
Les conséquences sont :
- Le doublement de la durée des anticoagulants.
- La modification de la recherche étiologique.
LES CAUSES DE PHLEBITE (TVP)
Si la phlébite (TVP) à été déclenchée, dans les 3 derniers mois, par un facteur déclenchant majeur et transitoire :
- Une chirurgie lourde (anesthésie générale > 30 min).
- Un traumatisme important d'un membre inférieur (fracture, plâtre ou attelle).
- Un alitement > 3 jours.
Ces facteurs déclenchants majeurs, à eux seuls, expliquent la phlébite.
Il n'y à pas de recherche de cause à faire.
Et en plus pour les femmes :
- Contraception oestroprogestative
par voie orale.
- Traitement hormonal de la ménopause par voie orale.
- Grossesse.
- Post-partum.
Ces facteurs sont considérés comme déclenchants majeurs et transitoires de phlébites, car le risque de récidive de phlébite, si le facteur n'est plus présent est aussi faible qu'après une
chirurgie.
Si la phlébite (TVP) n'a pas été déclenchée par un facteur déclenchant majeur et transitoire :
Il faut rechercher une cause :
* Soit un facteur déclenchant majeur persistant :
- Une néoplasie (cancer), si le patient a plus de 50 ans.
- Une thrombophilie sévère :
* Un déficit en antithrombine.
* Un déficit en protéine S ou C < 30%.
- Un syndrome des anticorps antiphospholipides si le patient a moins de 50 ans,
et si la thrombose est :
* Proximale non provoquée.
* De siège inhabituel (cérébrale, digestive, membres supérieurs).
* Récidivante.
* Associée à une nécrose cutanée.
* Soit un facteur déclenchant mineurs (favorisant) transitoire :
- Une chirurgie (anesthésie générale < 30 min).
- Un traumatisme d'un membre inférieur avec mobilité réduite > 3 jours.
- Un alitement < 3 jours.
- Voyage > 6 heures.
* Soit un facteur déclenchant
mineurs
(favorisant) persistant
:
- Une anomalie génétique de la coagulation, si le patient a moins de 50 ans,
recherche de :
* Déficit en proteine C
* Déficit en proteine S
* Mutation hétérozygote du facteur V
* Mutation hétérozygote du facteur II
* Mutation double hétérozygote facteur II et V
* Ces anomalies peuvent être combinées.
- Maladies inflammatoires chroniques digestives ou articulaires /
* Crohn
* Recto-colite hémorragique.
- Varices.
- Obésité.
* Soit thrombose veineuse purement spontanée :
Il est possible que l'on ne retrouve jamais de cause grave à la phlébite
LES TRAITEMENTS DE LA PHLEBITE (TVP)
ANTICOAGULANTS
Objectif :
Arrêter la formation de thrombus
- AOD (Anticoagulants Oraux Directs)
OU
- Soit HBPM (Héparines de Bas Poids Moléculaire)
- Soit Fondaparinux.
puis relais par :
- AVK (anti vitamine K)
ou éventuellement :
- AOD (Anticoagulants Oraux Directs)
OU
Si CANCER
- HBPM 6 mois minimum
puis si le cancer reste actif ou sous traitement :
AOD curatif
Mobilisation et Compression élastique
Objectifs :
Favoriser la lyse du thrombus (Brakee et Kuiper)
Anti douleur - Anti œdème - Diminution des récidives (Wirchow)
Diminution du syndrome post thrombotique (Brandjes et Prandoni)
- Mobilisation immédiate,
si TVP avec EP mineure.
- Mobilisation précoce (24 - 72 heures)
si MTEV importante.
- Compression élastique forte de 35 mm Hg,
pendant 6 mois minimum.
DUREE DU TRAITEMENT ANTICOAGULANT
La durée du traitement anticoagulant dépend :
- 1 - Du facteur déclenchant la thrombose.
- 2 - De la localisation de la thrombose :
* Thrombose de veines "proximales"
(au dessus du mollet) ou embolie pulmonaire.
* Thrombose de veines "distales"
(dans le mollet)

SI la phlébite (TVP) a été provoquée dans les 3 dernier mois, par :
Un facteur déclenchant majeur et transitoire :
- Une chirurgie lourde (anesthésie générale > 30 min).
- Un traumatisme important d'un membre inférieur (fracture, plâtre ou attelle).
- Un alitement de plus de 3 jours.
Et en plus pour les femmes :
- Contraception oestroprogestative.
- Traitement hormonal de la ménopause.
- Grossesse.
- Post-partum.
Le traitement anticoagulant sera transitoire et court :
- Surveillance écho-Doppler à 7 jours ou 3 mois si la thrombose est distale (dans le
mollet).
- 3 mois si la thrombose est proximale (remonte au dessus du mollet) ou s'il y a une embolie
pulmonaire.
SI la phlébite (TVP) n'a PAS été provoquée par un facteur déclenchant majeur et transitoire dans les 3 dernier mois :
* Soit la phlébite (TVP) à été provoquée par :
Un facteur déclenchant majeur persistant :
- Une néoplasie.
- Un syndrome des anticorps antiphospholipides.
Le traitement anticoagulant sera persistant :
Et cela tant que le facteur déclenchant la coagulation persiste :
- Tant que la néoplasie sera active ou sous traitement.
- Tant que les anticorps antiphospholipides seront présents.
* Soit la phlébite (TVP) est Non Provoquée mais avec avec un facteur favorisant :
Le traitement anticoagulant sera transitoire mais plus long :
- 3 mois si la thrombose est distale (dans le mollet).
- 6 mois si la thrombose est proximale (remonte au dessus du mollet) ou s'il y a une embolie pulmonaire.
Il faudra supprimer un facteur favorisant supprimable :
- Varices (A supprimer par laser endoveineux).
- Obésité.
Puis, il faudra un traitement préventif (contention élastique +/- HBPM) lors de :
- Traumatisme d'un membre inférieur,
- Immobilisation,
- Voyage long (+ de 6 heures),
- Pour une ou des anomalies combinées de la coagulation le traitement dépendra de ces anomalies et un avis d'Hématologue Hémostasien pourra être utile.
* Soit la phlébite (TVP) est purement Non Provoquée :
Le traitement anticoagulant sera transitoire mais plus long :
- 3 mois si la thrombose est distale (dans le mollet).
- 6 mois ou directement au long cours, si la thrombose proximale (remonte au dessus du mollet) ou si il y a une embolie pulmonaire, traitement au long cours si 1er épisode d'EP à haut risque.
* Si il y a déjà eu 2 phlébites Non Provoquée proximales (au dessus du mollet) ou embolies pulmonaires :
Le traitement anticoagulant sera alors persistant au long cours.
La balance bénéfice/risque est réévaluée régulièrement tous les 3 mois.
Excepté, s'il y a un risque hémorragique est élevé, le traitement anticoagulant
peut alors se limiter à 3 à 6 mois.
PROPOSITION DECISIONNELLE POUR
UNE SUSPICION DE PHLEBITE (TVP)
Selon les recommandations de 2019

 Centre Médical Vasculaire des Alpes - FRANCE
Docteur Michaël PRÜFER
Centre Médical Vasculaire des Alpes - FRANCE
Docteur Michaël PRÜFER


